Weltweit wurde heuer erstmals am 17. September der internationale Tag der Patientensicherheit begangen. Dies ist auch in Österreich relevant, da im Krankenhaus bzw. in Alten- und Pflegeheimen die Versorgungsqualität der Patienten/-innen aktuell leidet. Es besteht politischer Handlungsbedarf. Es muss endlich gelingen, ein sinnvolles Pflegekräfte-pro-Patienten-Verhältnis zu gewährleisten, um damit genügend Zeit für menschliche Kontakte, Pflege, Therapie und Betreuung zu schaffen.
Der Einsatz von Beschäftigten in den Gesundheitsberufen wird teils mit Methoden aus den 1990er-Jahren berechnet bzw. fehlen teils generell verbindliche Berechnungsvorgaben. Die Personalbesetzung ist häufig sehr knapp, nicht selten ist die Versorgungsqualität gefährdet, Pflegekräfte sprechen hierbei von „gefährlicher Pflege“ (Gefahr für die Gesundheit des Patienten/der Patientin). Zu wenig Zeit für Therapie- und Pflegegespräche, Anleitung und Beratung, zu frühe Entlassungen, vorenthaltene Leistungen – diese und noch viele weitere Aspekte sind Folgen des zu knapp berechneten Personals. Häufig hat dies negative Auswirkungen auf die alltägliche Versorgung von Patienten/-innen, wie eine aktuelle Studie der Arbeiterkammer Oberösterreich bestätigt. Aussagen wie „Das merkt man dann auch in der täglichen Betreuung. Bei der Körperpflege zum Beispiel, das muss schnell gehen, weil mehrere Patienten gewaschen werden müssen“, machen deutlich, dass die Arbeit mit Patienten/-innen und Bewohnern/-innen teils unter großem Zeitdruck erfolgt, nicht selten mit gesundheitlichen Folgewirkungen.
Zu wenig Personal erhöht die Morbiditätsrate
Eine knappe Personalbesetzung ist ein wesentlicher Grund für höhere Morbiditätsraten (Erkrankungsraten) in bestimmten Bevölkerungsgruppen. Das Pflegethermometer vom Deutschen Institut für angewandte Pflegeforschung (dip) verdeutlichte bereits 2009, dass vor allem bei schwerkranken Patienten/-innen mit hohem Betreuungsaufwand häufig Mängel in der Versorgung auftreten. Haben demnach Pflegekräfte und anderes medizinisches Personal aufgrund des bestehenden Personalmangels zu wenig Zeit für die Versorgung der Patienten/-innen, treten bei diesen vermehrt (schwere) Krankheiten auf. Die Situation hat sich seither kaum verändert, in einigen Bereichen im Gegenteil sogar verschärft. Mittlerweile gibt es einige Studien, die konkrete Zusammenhänge zwischen Personalbesetzung und Gesundheitsfolgen aufzeigen. Ein Beispiel sind Harnwegsinfektionen. Eine Studie von Cimotti et al. bestätigte einen signifikanten Zusammenhang zwischen der Anzahl an Patienten/-innen und Harnwegsinfektionen. So steigt mit jedem Patienten/jeder Patientin pro Pflegekraft die Rate von solchen Infektionen an.
Neben Harnwegsinfektionen erhöht sich mit der Zahl der Patienten/-innen auch die Zahl von Lungenentzündungen, postoperativen Wundinfektionen, Mangelernährung und Magen-Darm-Infektionen. Außerdem treten Dekubiti (Wundgeschwüre) und Stürze mit einer höheren Anzahl an Patienten/-innen pro Pflegekraft deutlich häufiger auf. Auch ausreichend Zeit für notwendige Prophylaxen ist unter den derzeitigen Umständen nicht gegeben und bei einer unangemessenen Anzahl von Pflegefachpersonen kommt es – vor allem in der Nacht – nicht selten zu spät gesetzten Notfallmaßnahmen – teils mit Todes- oder schweren gesundheitlichen Folgen, da der Patient/die Patientin erst zu spät aufgefunden wird.
Zu wenig Personal erhöht auch die Mortalitätsrate
Auch wenn die Zahl der Fälle von „gefährlicher Pflege“ (noch) gering ist, leidet die Betreuungsqualität der Patienten/-innen doch stark darunter, da die Vielzahl von Aufgaben mit geringer Personalbesetzung kaum bewältigbar ist. Vor allem am Wochenende verstärkt sich hier der Druck. Eine Studie von Zajic et al. aus dem Jahr 2017 überprüfte, wie die Mortalitätsrate (Sterblichkeitsrate) damit zusammenhängt, ob jemand unter der Woche oder am Wochenende aufgenommen wird. Das Ergebnis: Von den Patienten/-innen, die an einem Mittwoch in das Krankenhaus aufgenommen wurden, verstarben 12,4 %, während von jenen, die am Sonntag aufgenommen wurden, 19,4 % starben. Inwieweit die erhöhte Sterblichkeit am Wochenende mit einer knapperen Personalbesetzung oder weiteren Faktoren – wie z. B. Aufnahme von Patienten/-innen mit allgemein schlechterem Gesundheitszustand am Wochenende – zusammenhängt, muss erst erforscht werden. Auch Aiken et al. gehen davon aus, dass mit jedem zusätzlich zu betreuenden Patienten bzw. jeder Patientin pro Pflegekraft eine Erhöhung des Mortalitätsrisikos um 7 % zu assoziieren ist. Umgekehrt bedeutet dies, dass eine zusätzliche Pflegeperson je zehn Betten dazu führt, dass sich die Anzahl der auftretenden Todesfälle um 11–28 % innerhalb des ersten Monats und um 8–12 % innerhalb eines Jahres nach einem Schlaganfall reduziert.
Personalmangel erhöht Infektionen im Krankenhaus
„Killerkeime: So krank machen deutsche Krankenhäuser – Hunderttausende Patienten infizieren sich jedes Jahr mit hochresistenten Erregern“, diese und ähnliche Schlagzeilen zeigen mögliche Auswirkungen des Pflegenotstandes in Krankenhäusern auf die Patienten/-innen. Das Robert-Koch-Institut schätzt, dass in Deutschland im Jahr 400.000 bis 600.000 Krankenhausinfektionen auftreten, wovon 15.000 tödlich enden. 80.000 bis 180.000 dieser Infektionen bzw. 1.500 bis 4.500 dieser Todesfälle wären eigentlich vermeidbar. Eine der häufigsten Infektionen ist die Blutvergiftung, an der ca. 150.000 Menschen im Jahr erkranken und welche 60.000 Personen nicht überleben. Es hat sich gezeigt, dass der Ausbruch einer Sepsis häufig mit einer Personalmangelsituation zusammenhängt.
Arbeitszeit, Überstunden, Fehlerhäufigkeit
Ist das Personal aufgrund der hohen Patientendichte überlastet, kommt es häufiger zu Fehlern, die anders nicht passieren würden. So meinte bspw. eine Befragte in der aktuellen AK-Studie zum Personalbedarf, dass die Beschäftigten bereits am Limit arbeiten: „Die sind teilweise am Limit und sind überbelastet und natürlich darf man sich dann auch nicht wundern, wenn Fehler passieren, die nicht passieren dürften. Wenn ich natürlich knapp besetzt bin, dann ist zusätzlich noch Stress, dann wird irgendwas passieren.“ Auch das Aktionsbündnis Patientensicherheit (APS) 2014 hat festgestellt, dass durch Überlastung durch zu geringen Personaleinsatz mehr Fehler passieren, die sich auf die Gesundheit der Patienten/-innen negativ auswirken. Nicht nur eine knappe Personalbemessung führt zu mehr Fehlern und einer Gefährdung der Patienten/-innen. Die Arbeitszeitforscherin Arlinghaus belegt, dass auch eine höhere Arbeitszeit mit einer erhöhten Fehleranfälligkeit einhergeht:
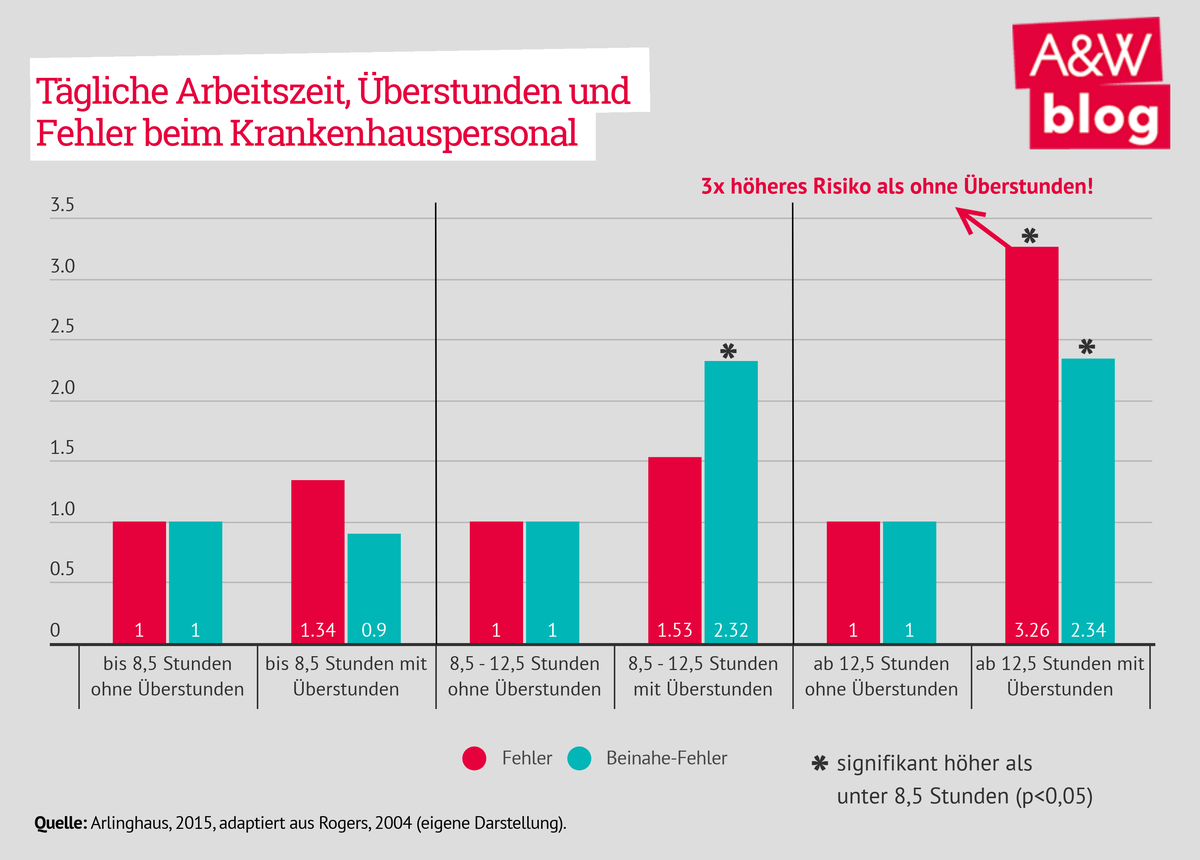
So erhöht sich das Risiko einer Fehlleistung im Vergleich zu einer Arbeitszeit von <8,5 Stunden auf das Dreifache, wenn die Arbeitszeit auf mehr als 12,5 Stunden ansteigt. Des Weiteren sehen sich Pflegekräfte gezwungen, Überstunden zu leisten, um das angestiegene Aufgabenpensum erfüllen zu können. Damit ist jedoch laut Arlinghaus wieder eine höheres Fehlerpotenzial verbunden:
Bei geleisteten Überstunden bei einer Arbeitszeit von mehr als 12,5 Stunden ist das Risiko, Fehler zu machen, dreimal so hoch als ohne Überstunden. Während in Österreich noch wenige Studien vorliegen, gibt es mittlerweile einige Studien in Deutschland, die den Zusammenhang zwischen Personaleinsatz und Patientengefährdung aufzeigen. So zeigt eine Studie einer Klinik in Hamburg, wie sich knapper Personaleinsatz auf die Versorgung auswirkt. „Wir sind zu wenig Leute insgesamt. Da läuft einiges schief. Tabletten werden falsch gestellt oder falsch gegeben, Leute verwechselt. Dann kriegt Patient A, der kriegt dann die Tabletten von Patient B.“ Das Pflegethermometer des dip zeigte bereits 2012 auf, dass eine Erhöhung von zwei auf drei Patienten/-innen pro Pflegekraft die Häufigkeit für vermeidbare Zwischenfälle steigen lässt. So stimmen bei zwei zu betreuenden Patienten/-innen pro Pflegekraft 52,5 % der Aussage zu, dass es bei besserer Personalausstattung hätte vermieden werden können, dass sich ein Patient, eine Patientin den zentralvenösen Katheder selbst entfernt. Betreut eine Pflegekraft hingegen drei Patienten/-innen, erhöht sich die Zustimmung auf 70,4 %. International wird der Ruf immer lauter, mehr Personal aller Berufsgruppen in Gesundheits- und Sozialeinrichtungen einzusetzen. Deutlich wird, dass die derzeitigen Personalberechnungen nicht mehr den Anforderungen entsprechen, die Beschäftigte in den Gesundheitsberufen tagtäglich zu leisten haben. Die Tätigkeiten sind immer mehr geworden und werden häufig auch zur Pflege verschoben. Es braucht daher neue Formen der Arbeitsbewertung für alle Gesundheits- und Sozialeinrichtungen, die die aktuellen Aufgaben aufzeigen und im Idealfall auch mit einem Qualitätsstandard verbinden. Daraus abgeleitet werden kann dann die tatsächliche Personalberechnung. Erste Grundlagen dafür bieten die Studie im Auftrag der Bundesarbeitskammer der Universität Innsbruck bzw. das gerade in Entwicklung befindliche Konzept zur Personalberechnung in deutschen Alten- und Pflegeheimen. Mit Spannung erwartet wird auch das deutsche Berechnungsmodell für Krankenhäuser unter Mitwirkung von Verdi, der Deutschen Krankenhausgesellschaft und des Deutschen Pflegerats. Rücksicht genommen werden muss dabei auf die konkreten Bedarfe der Patienten/-innen und Bewohner/-innen, aber auch auf die Leistungsmöglichkeiten der Beschäftigten. Ziel der weiteren politischen Diskussion muss es sein, evidenzbasierte Arbeit im Gesundheitsbereich zu ermöglichen, ein sinnvolles Pflegekräfte-pro-Patienten-Verhältnis zu gestalten und genügend Zeit für die direkte Interaktion, Pflege, Therapie und Betreuung zu schaffen. Gute Pflege ist letztendlich eine Frage der ausreichenden Ressourcen im Sozialstaat und somit vor allem eine Frage des politischen Willens. Selbstverständlich sollte in diesem Zusammenhang sein, dass es für die heutigen Anforderungen nicht nur ausreichend Personal braucht, sondern auch Beschäftigte mit den richtigen Kompetenzen. Derzeitige Versuche, mehr und mehr Pflegekräfte mit weniger Kompetenzen einzusetzen, müssen daher entschieden abgelehnt werden. Letztendlich kann auch ein Zusammenhang zur häufig zitierten Attraktivierung der Pflege hergestellt werden. Oft verlassen Pflegekräfte – teils während der Ausbildung – ihren Beruf, weil sie nicht mehr so arbeiten können, wie sie es gerne aufgrund ihres Qualitätsanspruches machen würden. Bessere Rahmenbedingungen sind daher nicht nur ein Beitrag für eine höhere Pflegequalität, sondern auch ein Erfolgsfaktor, um mehr Menschen für Gesundheitsberufe zu begeistern. 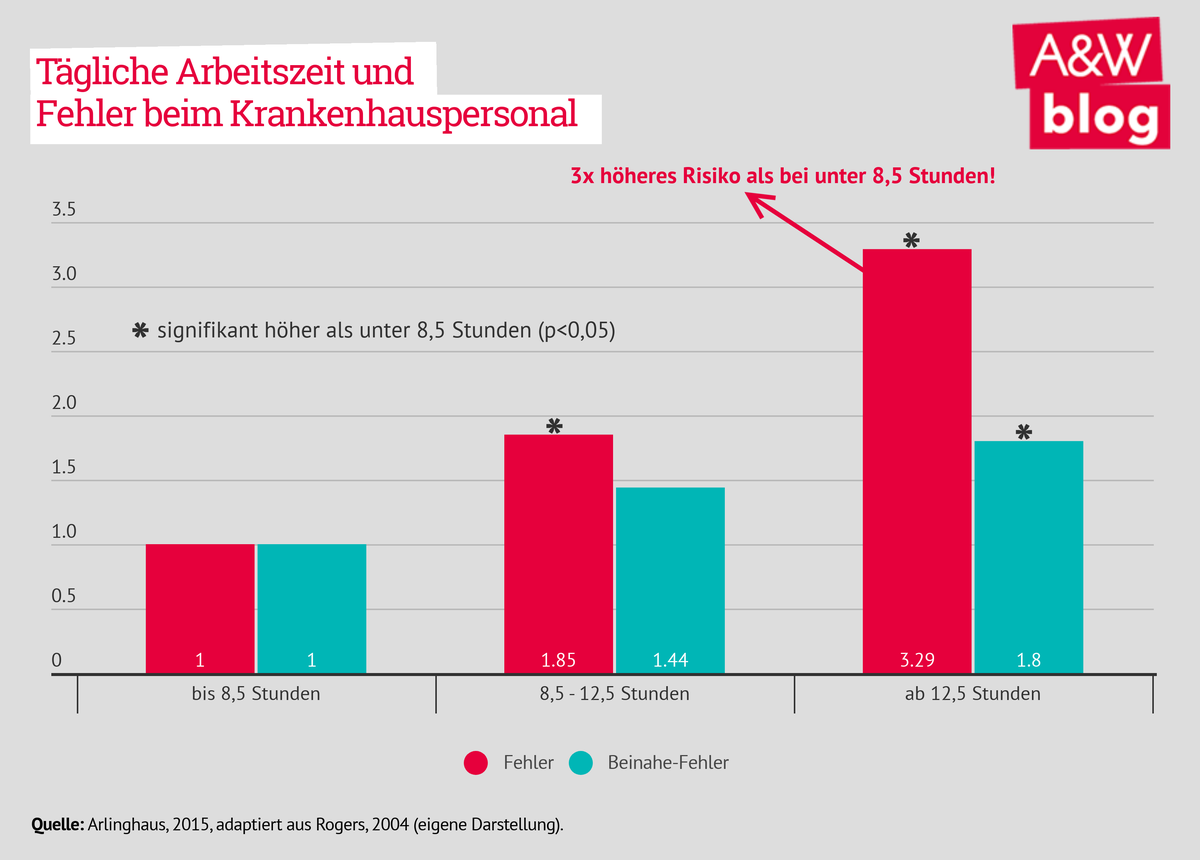
Weniger Patientengefährdung durch mehr Personal
