Trotz eines gut funktionierenden Gesundheitssystems gibt es erheblichen Optimierungsbedarf. Durch niederschwellige, integrierte und interdisziplinäre Therapiemaßnahmen können höhere Versorgungs- und Lebensqualität der PatientInnen bewirkt und teure Begleit- und Folgekosten vermieden werden.
Definition – Typen – Unterschiede
Um die strukturellen und strategischen Herausforderungen des öffentlichen Gesundheitswesens bei der Versorgung von chronisch kranken PatientInnen, wie DiabetikerInnen, zu erkennen, muss zunächst auf die Komplexität dieser Krankheit eingegangen werden.
Diabetes mellitus ist eine chronische Stoffwechselerkrankung, die durch Störung des Zuckerstoffwechsels zur Erhöhung des Blutzuckerspiegels führt. Der dauerhaft hohe Blutzuckerspiegel schädigt mit der Zeit die Organe und Gefäße. Bleibt die Krankheit unbemerkt oder wird sie unzureichend behandelt, besteht das Risiko schwerer und lebensbedrohlicher Komplikationen und Folgeerkrankungen, wie Herzinfarkt, Schlaganfall, Nierenversagen, Erblindung oder Amputationen der unteren Gliedmaßen.
Die Klassifikation des Diabetes erfolgt in vier Typen:
- Bei Typ-1-Diabetes liegt ein absoluter Insulinmangel vor. Diese Form beginnt meistens vor dem 40. Lebensjahr. Oft besteht bei dieser Variante eine erbliche Vorbelastung. Circa 5 bis 7 Prozent der an Diabetes erkrankten Menschen sind von Typ 1 betroffen.
- Der Typ-2-Diabetes wird hingegen durch eine Kombination von Insulinresistenz und durch einen relativen Insulinmangel verursacht und tritt im fortgeschrittenen Lebensalter auf. Die Krankheit tritt häufig bei Personen mit Übergewicht auf, in der letzten Zeit ist jedoch eine Zunahme der Erkrankung bei jüngeren Menschen und Kindern festzustellen. Beim Typ 2 kann – im Unterschied zu Typ 1 – eine Reihe von Vorsorgemaßnahmen getroffen werden. Durch Früherkennung, durch geeignete Therapien und Kontrollen wären die massiven Folgeerkrankungen in vielen Fällen vermeidbar. Circa 90 Prozent der Betroffenen leiden an Typ-2-Diabetes.
- Mit dem Begriff Typ 3 werden verschiedene seltene Diabetesformen zusammengefasst. Diese können durch Hormon- oder Autoimmunerkrankungen, durch Viren oder Medikamente ausgelöst werden.
- Als Typ 4 wird der Schwangerschaftsdiabetes – oder Gestationsdiabetes – genannt. Diese Variante ist gekennzeichnet durch einen hohen Blutzuckerspiegel während der Schwangerschaft und gründet auf einer Glukostoleranzstörung. Jede zehnte Schwangere ist von Schwangerschaftsdiabetes betroffen.
Zahlen und Fakten in Österreich
Die Erstellung genauer Statistiken und Zahlen zur Diabetesprävalenz kann mangels eines nationalen Diabetes-Registers nur auf Basis einzelner Datenbestände und Schätzungen ermittelt werden.
Nach Schätzungen leben derzeit bis zu 800.000 Menschen in Österreich mit Diabetes. Zumindest ein Drittel der Betroffenen weiß nichts von seiner Erkrankung und/oder deren schwerwiegenden Folge- und Begleiterkrankungen. Jährlich werden um die 300 PatientInnen wegen Nierenversagens dialysepflichtig, und rund 200 Menschen erblinden an den Folgen von Diabetes. Das diabetische Fußsyndrom – oder diabetische Polyneuropathie – und seine unzureichende Versorgung ist Auslöser für bis zu 3.000 Amputationen pro Jahr. Durch die Amputationen ist das diabetische Fußsyndrom nicht nur eine der teuersten Folgeerkrankungen, es beeinträchtigt auch die Lebensqualität der Betroffenen in einem erschreckend hohen Ausmaß.
Diabetes ist aber auch ein Kostenfaktor für das öffentliche Gesundheitssystem. Die Gesamtkosten des Diabetes in Österreich betragen geschätzt bis zu 3 Mrd. Euro pro Jahr. Einige Schätzungen gehen sogar von einem viel höheren Wert aus. Die tatsächlichen Versorgungskosten pro DiabetikerIn sind allerdings sehr uneinheitlich und hängen vor allem von der Therapieform und von eventuellen Spätkomplikationen ab. Da die Anzahl der an Diabetes erkrankten Personen stetig steigt, lassen sich auf Basis der aktuelleren Zahlen und Trends bis 2030 Kosten von mehr als 8 Mrd. Euro prognostizieren.
Um diese explodierenden Kosten künftig zu vermeiden, muss in die Früherkennung sowie in begleitende und individualisierte Therapieformen investiert werden. Hierzu müssen aber wohnortnahe, niederschwellige, aber vor allem multidisziplinäre Strukturen geschaffen werden.
Diabetes als Maßstab für die Versorgungsqualität im Gesundheitssystem
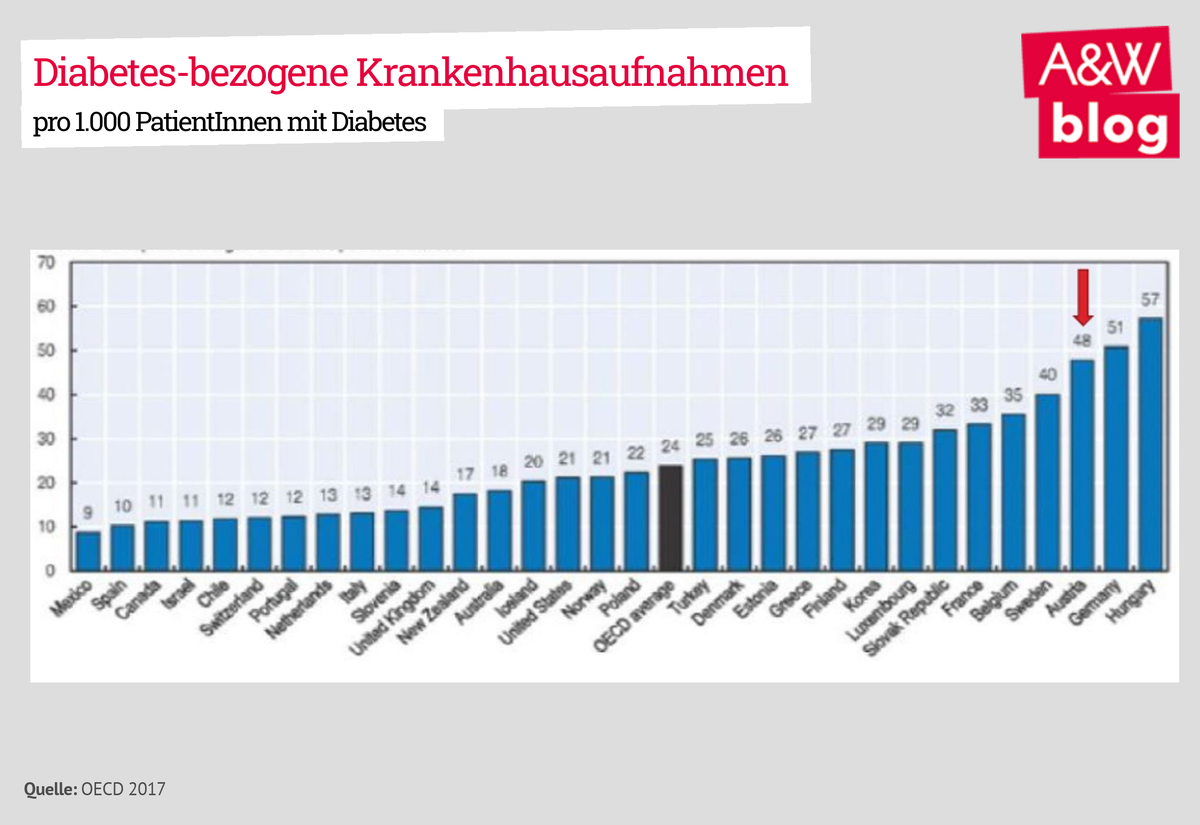
Um mit chronischen Erkrankungen leben und somit stationäre Krankenhausaufenthalte vermeiden zu können, wird eine kontinuierliche Betreuung und Behandlung der PatientInnen durch berufsgruppenübergreifende Teams benötigt. Wie gut ein Gesundheitssystem das Management von chronischen Krankheiten beherrscht, zeigen daher die Krankenhausaufenthalte von erkrankten Personen.
Die Häufigkeit der Krankenhausaufnahmen aufgrund einer Diabeteskrankheit in Österreich ist im Vergleich zum OECD-Durchschnitt besonders hoch. Es besteht auch ein hoher Wert für Krankenhausaufenthalte von PatientInnen, welche sogar ohne Komplikationen aufgenommen werden. Die Gründe hierfür sind in der derzeitigen Versorgungsstruktur zu suchen und zu finden. Diese Erkrankung braucht Zeit und Zusammenarbeit. Die richtige Behandlung von Diabetes ist sehr komplex. Sie beginnt bei der optimalen Blutzuckereinstellung, bei Schulungen und Steigerung der Gesundheitskompetenz der Betroffenen, bei regelmäßigen Kontrollen, Screenings und professioneller Fußpflege, beim Handwerk von OrthopädieschuhtechnikerInnen und reicht bis zur feuchten Wundbehandlung durch SpezialistInnen.
Für eine integrierte Versorgung fehlen derzeit wohnortnahe Einrichtungen, wie Primärversorgungseinheiten, Gemeinschafts- oder Netzwerkpraxen, in denen PatientInnen umfassend vom Haus- und/oder Facharzt, von DiätologInnen, ErnährungsberaterInnen, BewegungstherapeutInnen, PsychologInnen, SozialarbeiterInnen etc. – im Form einer interdisziplinären Kooperation – kontinuierlich behandelt, betreut und unterstützt werden können. Internationale Beispiele von alternativen Versorgungsstrukturen (z. B. in Dänemark) zeigen, dass durch ein besseres Disease Management eine Reduktion der Zahl der Erkrankungen und auch eine Reduktion der Gesamtkosten für das öffentliche Gesundheitswesen bewirkt werden können.
Der österreichische Wert der Krankenhausaufenthalte lag 2017 mit 48 Aufnahmen je 1.000 DiabetikerInnen um 24 Punkte über dem OECD-Schnitt.
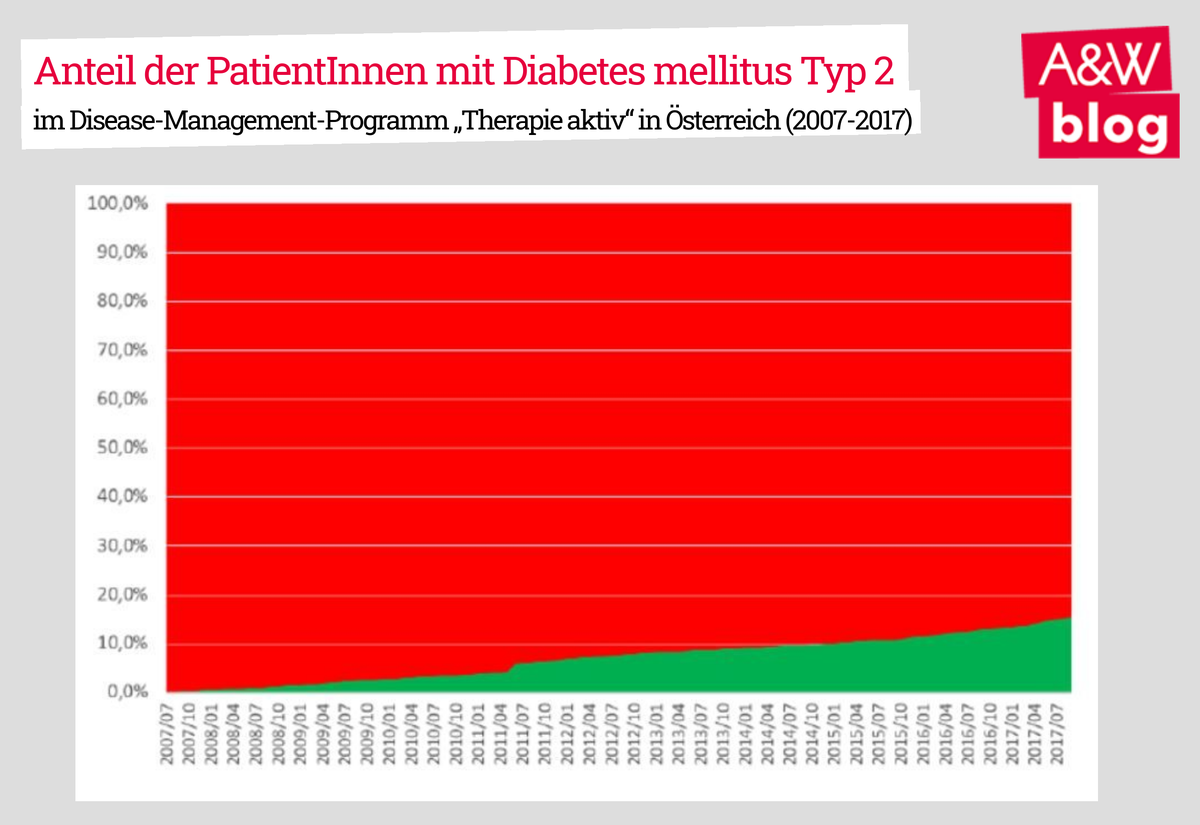
Das Disease-Management-Programm „Therapie aktiv“
Mit dem Betreuungs- und Therapieprogramm für Typ-2-DiabetikerInnen wurde 2007 begonnen. „Therapie aktiv“ ist ein Langzeitbetreuungsprogramm, das die kontinuierliche ärztliche, individuelle Behandlung und Betreuung aller Betroffenen mit der Diagnose Diabetes Typ 2 sichert. Im Programm werden regelmäßige Augen-, Fuß-, Nieren- und Gewichtskontrollen durchgeführt sowie Einzelgespräche mit den PatientInnen angeboten. Die Teilnahme ist freiwillig und kostenfrei, sie kann auch jederzeit beendet werden.
Die wissenschaftliche Evaluierung des Programms wurde 2019 von der Medizinischen Universität Graz durchgeführt. Die Studie zeigt eine deutliche Besserung der Versorgungssituation der PatientInnen. Sowohl die Sterblichkeitsrate nach acht Jahren Teilnahme an „Therapie aktiv“ als auch die Gesamtkosten der PatientInnen pro Jahr waren in der Gruppe der „Therapie aktiv“-PatientInnen signifikant niedriger als in der Kontrollgruppe.
Erfreulich ist, dass die Anzahl der am Programm teilnehmenden PatientInnen und ÄrztInnen steigt, dennoch ist sie immer noch – im Verhältnis zur Zahl der Erkrankten in Österreich – relativ gering. Aktuell (2021) sind 1.915 ÄrztInnen an „Therapie aktiv“ beteiligt und lediglich 93.607 PatientInnen. Es gibt noch Luft nach oben. Daher muss eine primäre Forderung sein, das Disease-Management-Programmangebot österreichweit zu erweitern und vor allem stärker zu bewerben. Über eine verpflichtende Teilnahme könnte zusätzlich nachgedacht werden.
Die österreichische Diabetes-Strategie 2017 (ÖDIS)
2017 wurde im Auftrag des Bundesministeriums für Gesundheit und Frauen die österreichische Diabetes-Strategie als strategisches ExpertInnenpapier vorgestellt. Durch die Einbeziehung von ExpertInnen aus Wissenschaft und Forschung, aus den Sozialversicherungsträgern, durch Teilnahme der PatientInnenvertretungen und von Gesundheitsberufen und durch die Zusammenarbeit von Bund, Ländern und Gemeinden konnten wichtige Wirkungsziele gemeinsam erarbeitet werden, um die Verhinderung von Neuerkrankungen durch präventive Maßnahmen sowie eine bessere Versorgung und eine hohe Lebensqualität von bereits erkrankten Menschen zu ermöglichen. Die im ÖDIS aufgezeigten Handlungsempfehlungen wurden bis heute noch nicht umgesetzt.
Diabeteszentrum Favoriten-Wienerberg 2021
Der strukturelle Entwicklungsbedarf in der Versorgungssituation von DiabetikerInnen wurde erkannt. Mitte 2021 wird mit dem Diabeteszentrum Favoriten-Wienerberg die erste derartige Einrichtung in Wien eröffnet.
In Wien leben derzeit 130.000 Menschen mit Diabetes. Im Zentrum werden künftig bis zu 8.000 PatientInnen pro Jahr versorgt. Personen werden mit akuten Krankheitsverläufen oder bei Komplikationen direkt ins Zentrum überwiesen. Die Versorgung wird in interdisziplinären Teams von InternistInnen mit Schwerpunkt Endokrinologie und Diabetologie, von Gesundheits- und KrankenpflegerInnen, von DiätologInnen und Klinischen oder GesundheitspsychologInnen uvm. erfolgen.
Dieses patientInnenorientierte Angebot ist eine gute erste Initiative, genauso wie bestehende Versorgungsstrukturen und Einrichtungen mit Diabetes-SpezialistInnen auszustatten. Dennoch dürfen wir nicht vergessen, neue kooperative Modelle mutig zu etablieren, ihre ausgewogene Finanzierung sicherzustellen, um das Ziel von Behandlungsproblemen bzw. schwerwiegenden Folgeerkrankungen rechtzeitig zu erkennen bzw. diese überhaupt zu vermeiden.
Zusammenfassung und Forderungen
Vorsorge kostet das Gesundheitssystem weniger als die Diabetesversorgung und ihre Folgeerkrankungen. Mithilfe eines bundeseinheitlichen, aktualisierten Diabetes-Registers könnten aktuelle Therapiekosten beziffert und künftige Ausgaben planbarer gestaltet sowie Finanzmittel zielgenauer einsetzt werden. Zudem könnten die Daten des Registers in anonymisierter Datenstruktur für wissenschaftliche Forschungszwecke im Sinne der Volksgesundheit zur Verfügung gestellt werden, um Prognosen und nötige Handlungsfelder für die Zukunft aufzustellen.
Im Fall von Diabetes ist für eine patientinnenorientierte Versorgung entscheidend, dass die Versorgung wohnortnah und dennoch möglichst individualisiert angeboten wird. Die umfassende und kontinuierliche Betreuung, welche diese Krankheit erfordert, kann nur im niedergelassenen Bereich durch multidisziplinäre Teams gewährleistet werden. Aufgrund der steigenden Zahl der Erkrankten ist daher der massive Ausbau weiterer Primärversorgungseinheiten dringend notwendig (geplant bis 2021: 75 Einheiten; verwirklicht bis 2021: 27 Einheiten). Ihre Finanzierung ist budgetär und politisch sicherzustellen. Durch den Ausbau der ambulanten Pflege können die stationären Aufenthalte reduziert und das Gesundheitssystem entlastet werden.
In den Primärversorgungseinheiten und Gruppenpraxen besteht ein hoher Grad an Zusammenarbeit von unterschiedlichen Gesundheitsberufen, wobei selbstständig tätige AllgemeinmedizinerInnen mit einem Kassenvertrag eine koordinierende Rolle einnehmen. Gleichzeitig sind multiprofessionelle, berufsgruppenübergreifende Teams aufzustellen. Durch den effizienten Einsatz der unterschiedlichen Berufe und durch die stetige bedarfsorientierte Begleitung und Behandlung der PatientInnen kann eine hohe Therapiequalität erreicht und somit Folgeerkrankungen vorgebeugt werden. Notwendig ist die Schaffung von Rahmenbedingungen für eine ebenenübergreifende Versorgung mit interdisziplinärem Setting. Klarstellungen betreffend Honorarrichtlinien, transparente Leistungskataloge und Etablierung von innovativen Maßnahmen, wie Telemedizin für interdisziplinäres Case-Management, werden für die künftige Schließung der strukturellen Versorgungslücken entscheidend sein.
