Der Pflegebedarf in Österreich steigt, das Personal ist schon jetzt überlastet. Bei der seit vielen Jahren angestrebten Neugestaltung der Langzeitpflege sind nach wie vor zentrale Fragen ungelöst: Wie kann der Personalbedarf gedeckt werden? Wie kann der notwendige Ausbau von Pflegedienstleistungen finanziert werden? Das Resultat: ein veritabler Reformstau. Die wachsende Versorgungskrise erfordert viele, rasch zu ergreifende Maßnahmen. Der Schlüssel zum Erfolg ist der Pflegefonds als bundeseinheitliches Steuerungs- und Finanzierungswerkzeug.
Lücke zwischen Bedarf und Angebot wächst
Bei der Zuständigkeit für die Langzeitpflege bestehen in Österreich komplexe Verflechtungen: Der Bund ist im Wesentlichen für Geldleistungen, insbesondere das Pflegegeld, zuständig, die Bundesländer überwiegend für die Pflegedienstleistungen (Sachleistungen). Die Gemeinden sind an der Finanzierung von Leistungen der Länder beteiligt und teilweise selbst Träger von Einrichtungen. 2011 wurde mit dem Pflegefondsgesetz (PFG) ein zusätzlicher Finanzierungsweg (über den Vorwegabzug bei der Berechnung der gemeinschaftlichen Bundesabgaben, zwei Drittel Bund, ein Drittel Länder und Gemeinden) in das Langzeitpflegesystem eingeführt.
Zwar wurden in den vergangenen zehn Jahren einige sozialpolitische Maßnahmen in Bundeskompetenz umgesetzt, wie die (bezahlte) Pflegekarenz oder die jährliche Valorisierung des Pflegegelds ab Jänner 2020. Die Sicherstellung eines ausreichenden Angebots und der Finanzierung der Sachleistungen auf Länderebene und damit die Versorgung von pflegebedürftigen Menschen war bislang jedoch nur teilweise erfolgreich.
Auf der Bundesländerebene wurde das Ziel verstärkter Unterstützung im häuslichen Bereich durch mobile Dienste nicht erreicht. Zwar hielt der Zuwachs an Verrechnungstagen in den Pflegeheimen mit dem steigenden Pflegebedarf Schritt, was auch im Zusammenhang mit der Abschaffung des Vermögensregresses in der stationären Langzeitpflege steht. Das Leistungsniveau der mobilen Dienste hat sich österreichweit hingegen nicht verbessert. Die Anzahl der Menschen, die durch mobile Dienste betreut wurden, wuchs von 2011 auf 2019 um rund 24 Prozent. Dieser Wert liegt etwas unter der Zunahme der Pflegegeldbezieher:innen um 27 Prozent im selben Zeitraum. Deutlich unter diesem Trend blieb hingegen die Entwicklung der Leistungsstunden in den mobilen Diensten. 2011 wurden laut Pflegevorsorgebericht rund 16 Mio. Leistungsstunden verrechnet, 2019 waren es nur um rund 400.000 Stunden mehr. Das entspricht einer Steigerung von lediglich 5 Prozent. Im Durchschnitt erhielt damit 2019 jede Person deutlich weniger Unterstützung durch mobile Dienste als 2011. Der Rückgang der Leistungsstunden pro Klient:in liegt bei rund 16 Prozent, was auf eine schlechtere Versorgungslage hinweist.
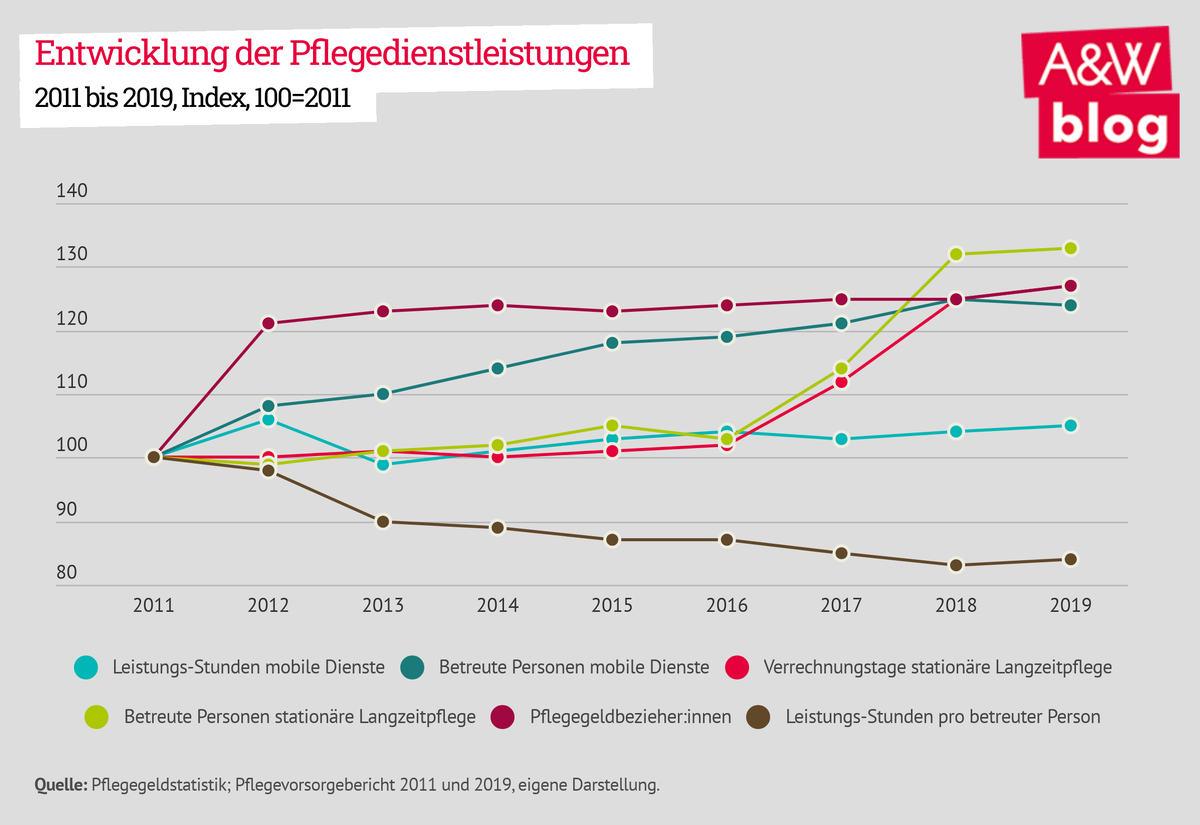
Die ehemals innovativen Ideen der alternativen Wohnformen oder der Alltagsbegleitung erreichen zusammen nur etwas mehr als ein Prozent aller Pflegegeldbezieher:innen. Sie sind damit lediglich Nischenangebote ohne große Versorgungsrelevanz.
Die neun unterschiedlichen Ländersysteme bewirken ein sehr uneinheitliches Leistungsangebot, was Art und Umfang der Unterstützung, deren Verfügbarkeit sowie privat zu tragende Kosten und Anspruchsvoraussetzungen anlangt. Zugespitzt formuliert hängt derzeit das Leistungsniveau mehr von der Postleitzahl als von der Pflegebedürftigkeit ab. Von Bedarfsgerechtigkeit kann keine Rede sein. Zudem sind Pflegearrangements über Bundesländergrenzen hinweg kaum zu organisieren, was der Lebensrealität vieler Familien nicht entspricht: Wohnt die Schwiegermutter also in der Steiermark, hätte aber im benachbarten Burgenland einen Platz im Pflegeheim, stellt dies eine nahezu unüberwindbare Hürde dar. Aus diesem Grund ist es notwendig, für alle in Österreich lebenden Menschen mit Pflegebedarf ein vergleichbares Niveau an Leistungen und Qualität bei Betreuungsdiensten sicherzustellen.
Die Lücke zwischen Bedarf und professionellem Angebot wächst, besonders in der Betreuung und Pflege zu Hause. Vielfach wird diese von pflegenden Angehörigen, insbesondere von Frauen, aufgefangen und kompensiert – ohne Bezahlung.
Zahlreiche Reformanläufe … ohne Ergebnis
In den letzten Jahren sammelte die Politik einige zwar medienwirksame Verbesserungsvorschläge für die Langzeitpflege, die aber nur in einzelnen Punkten ihren Weg in die Umsetzung fanden. 2012 wurde das Papier „Empfehlungen der Reformarbeitsgruppe Pflege“ vorgestellt. Es enthielt 35 Maßnahmen zu den auch heute entscheidenden Handlungsfeldern, wie Weiterentwicklung der Pflege- und Betreuungsangebote, Unterstützung/Entlastung für pflegende Angehörige, Sicherstellung von ausreichendem qualifiziertem Personal sowie Finanzierung.
2017 fand eine parlamentarische Enquete zur Langzeitpflege statt, und im Folgejahr 2018 versprach der damalige Bundeskanzler Kurz eine „Generallösung der Pflegefrage“ um die „unwürdigen Finanzdebatten in diesem Bereich“ zu beenden. In der Folge kam es zu einem breiten öffentlichen Aufruf, sich an der Ausarbeitung eines „Masterplans Pflege“ zu beteiligen. Die von der türkis-blauen Regierung vereinbarten Handlungsfelder wurden Ende 2018 präsentiert, die versprochene Neuaufstellung der Langzeitpflege erfolgte nicht.
Einen Regierungswechsel und einen Pandemieausbruch später startete 2020 neuerlich ein öffentlicher Beteiligungsprozess unter dem Titel „Taskforce Pflege“, dessen Ergebnisse Anfang 2021 in einem Bericht vorgestellt wurden. Doch auch im weiteren Verlauf des Jahres 2021 blieben konkretere Umsetzungsschritte aus. Teils war dies mit Sicherheit der weltweiten Pandemie geschuldet, teils zeigt der mangelnde Fortschritt allerdings auch den mangelnden Stellenwert, den der Bereich der Langzeitpflege weiterhin hat – und zwar trotz der Wichtigkeit für die Daseinsvorsorge, die insbesondere in der Pandemie deutlich geworden ist.
Kooperation – aber wie?
Der Pflegereform stehen beträchtliche Hindernisse entgegen, die den Weg von Absichtserklärungen zu konkreten Umsetzungen erschweren. Es handelt sich sowohl um ein Kompetenz- bzw. Zuständigkeitsproblem als auch um ein Finanzierungsproblem. Viele zentrale Sachfragen im Bereich der Pflegedienstleistungen oder Ausbildungsplätze liegen in der Zuständigkeit der Bundesländer, was bundesweite Vorgehensweisen erschwert. Die Finanzierungsfrage hingegen kann letztlich nur auf Bundesebene geklärt werden, da die öffentlichen Finanzen in Österreich wesentlich durch Bundeseinnahmen getragen werden.
Eine stärkere Kooperation und Verbindlichkeit zwischen Bund und Ländern ist notwendig, doch das ist in der Verfassung nicht festgeschrieben. Das Instrument der vertraglichen Vereinbarungen gemäß Art. 15 a B-VG hat sich im Bereich der Pflege hinsichtlich der Anforderungen an Verbindlichkeit nicht bewährt. Als Beispiel kann etwa die Vereinbarung gemäß Art. 15 a B-VG über gemeinsame Maßnahmen des Bundes und der Länder für pflegebedürftige Personen aus dem Jahr 1993 mit der aktuellen Situation verglichen werden. Eine Nichteinhaltung der Vereinbarung durch Vertragspartner bleibt ohne Konsequenzen. Dazu kommt, dass Finanzmittel, die über den Finanzausgleich zwischen den Gebietskörperschaften aufgeteilt werden, nicht zweckgewidmet sind. Es kann nicht sichergestellt werden, dass sie für bestimmte Ziele eingesetzt werden. Die bisherigen Entwicklungen lassen nicht hoffen, dass die aktuelle Versorgungskrise in der Langzeitpflege ohne neue Umsetzungsmöglichkeiten gelingen kann.
Wirksame Gestaltungsstrukturen des Pflegefonds
Vor diesem Hintergrund scheint eine Verfassungsänderung hinsichtlich der zersplitterten Kompetenzaufteilung zwischen Bund und Ländern notwendig. Doch realpolitisch dürfte dieser Weg kaum Erfolg haben. Die gute Nachricht lautet, dass eine vielversprechende Struktur zur gemeinsamen Gestaltung und Weiterentwicklung der Langzeitpflege bereits existiert.
Es ist der bereits erwähnte Pflegefonds, der aktuell lediglich zur Abwicklung bescheidener Zusatzfinanzierungen dient. Doch das Potenzial dieses Instruments ist weit größer: Der Pflegefonds ist technisch gesehen ein Zweckzuschussgesetz, das Regeln, Zweck und Bedingungen definiert, unter denen die Bundesländer vom Bund zusätzliche Gelder für Sachleistungen in der Langzeitpflege erhalten. Schon heute enthält das Pflegefondsgesetz verschiedene Vorgaben zur Zweckwidmung, Harmonisierung von Dienstleistungen oder Planung und Berichtswesen. Auch die heute verfügbare Pflegedienstleistungsstatistik ist ein erstes österreichweites Resultat des Pflegefondsgesetzes. Auf einfache Weise verbindet die Konstruktion Pflegefonds die Finanzierung mit österreichweit einheitlichen Regelungen und Vorgaben zu Dienstleistungen für Menschen mit Pflegebedarf und ihre Angehörigen. Und das ganz ohne jede Verfassungsänderung.
Eine bessere Finanzierung der Pflege
Angesichts der demografischen Herausforderungen und des prognostizierten künftigen Bedarfs in der Langzeitpflege werden insgesamt weitaus mehr finanzielle Mittel zur Verfügung stehen müssen. So sieht allein das AK-Sofortmaßnahmenpaket Bruttokosten in Höhe von 1,75 Mrd. Euro vor, die zur Aufstockung des Personals in Pflegeheimen, dem Ausbau der Betreuung und Pflege zu Hause, der flächendeckenden Ausrollung von psychosozialer Angehörigenberatung, der Abschaffung der Selbstbehalte und Qualitätsverbesserungen in den mobilen Diensten sowie einem Beitrag zur Verringerung des Lohnunterschieds zum akutstationären Bereich notwendig wären. Ein konkreter Finanzierungsvorschlag aus Mitteln einer wiedereingeführten Erbschafts- und Schenkungssteuer liegt vor.
Auch ein internationaler Vergleich unterstützt die Forderung, dass Österreich deutlich mehr Mittel aufbringen muss, damit das Pflegesystem modern und bedarfsgerecht weiterentwickelt werden kann. So hat Österreich im Jahr 2018 rund 1,5 Prozent des BIP für Pflege- und Betreuungsleistungen ausgegeben. Andere Länder mit ausgebautem Sozialstaat, wie Norwegen und Schweden, geben mit 2,9 Prozent fast einen doppelt so hohen Anteil am BIP für Pflege- und Betreuungsleistungen wie Österreich aus.
Weiterentwicklung des Pflegefonds
Was dem Pflegefonds zu einem gemeinsamen österreichweiten Koordinierungsinstrument noch fehlt, ist eine partizipative Beteiligungsstruktur, in der Bund, Länder, Städte und Gemeinden sowie die Sozialpartner die drängenden Fragen gemeinsam entscheiden und umsetzen. Über sachbezogene Gremien können alle relevanten Stakeholder mit ihren Fachkompetenzen in die Erarbeitung von Lösungen eingebunden werden.
Wenn heute vielfach von einer „Zielsteuerung Pflege“ die Rede ist, sind Strukturen in Diskussion, die aus dem Gesundheitsbereich stammen. Doch gleichzeitig wird die Zielsteuerung Gesundheit mit Bundes-, Landes- und Sozialversicherungsgremien als hoch komplex und schwierig zu handhaben eingeschätzt. Im Pflegefonds könnte hingegen eine einzige Kommission alle relevanten Regelungen zur Organisation und Finanzierung der Pflege bundeseinheitlich beschließen. Für die Umsetzung verleiht das Pflegefondsgesetz den dort getroffenen Vereinbarungen unmittelbare Wirksamkeit über die Kopplung von Finanzierung und inhaltlichen Vorgaben. Die Verbindlichkeit der Vorgaben aus dem Pflegefondsgesetz steigt mit dem Finanzierungsanteil, den der Pflegefonds zur Gesamtfinanzierung beiträgt. Für eine effektive Steuerung und den zweckentsprechenden Einsatz sollten somit alle Gelder für Sachleistungen über den Pflegefonds laufen.
Die Verantwortung für die konkrete Ausgestaltung vor Ort verbleibt in diesem Modell ganz verfassungskonform bei den Bundesländern und ermöglicht die erforderliche regionale Flexibilität. So ließen sich viele Reformvorhaben, die heute aus kompetenzrechtlicher Sicht schwierig erscheinen, umsetzen. Voraussetzung ist natürlich immer eine politische Einigung.
